Skąd biorą się kurzajki?
Kurzajki, znane medycznie jako brodawki wirusowe, to powszechne zmiany skórne, które mogą pojawić się praktycznie w każdym miejscu na ciele. Choć często są niegroźne, ich obecność może być uciążliwa i budzić niepokój. Zrozumienie ich pochodzenia jest kluczowe do skutecznego zapobiegania i leczenia. Główną przyczyną powstawania kurzajek jest infekcja wirusowa. Wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus), są odpowiedzialne za wywołanie tej choroby. Istnieje ponad sto typów wirusa HPV, a każdy z nich może powodować inne rodzaje brodawek. Niektóre typy HPV preferują skórę dłoni i stóp, inne okolice narządów płciowych. Wirus ten jest bardzo powszechny w środowisku i łatwo przenosi się drogą kontaktową.
Wirus HPV przenosi się przez bezpośredni kontakt skóra do skóry lub poprzez kontakt z zakażonymi powierzchniami, takimi jak podłogi w miejscach publicznych (baseny, siłownie, szatnie), ręczniki, czy przybory osobiste. Nawet niewielkie uszkodzenie naskórka, takie jak zadrapanie czy ukłucie, może stanowić bramę dla wirusa do wniknięcia do organizmu. Okres inkubacji wirusa może być różny – od kilku tygodni do nawet kilku miesięcy. Oznacza to, że od momentu zakażenia do pojawienia się widocznych zmian skórnych może minąć sporo czasu. Odporność organizmu odgrywa znaczącą rolę w rozwoju infekcji. Osoby z osłabionym układem odpornościowym, na przykład po przebytych chorobach, poddawane leczeniu immunosupresyjnemu, lub zmagające się z chorobami przewlekłymi, są bardziej podatne na zakażenie HPV i częściej rozwijają brodawki.
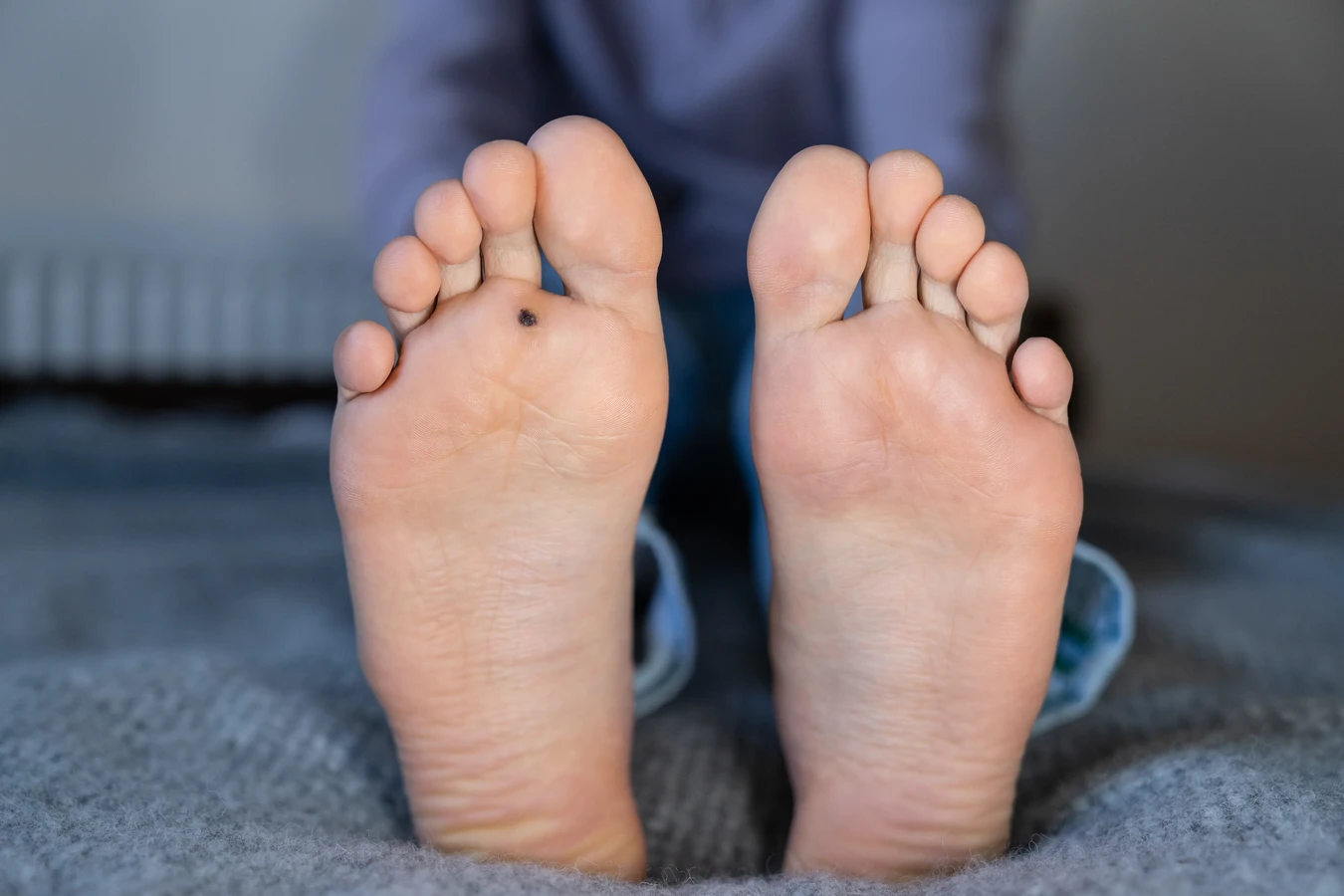
Rozpoznanie kurzajek jest zazwyczaj stosunkowo proste, choć w niektórych przypadkach mogą one być mylone z innymi zmianami skórnymi. Typowe kurzajki mają nierówną, brodawkowatą powierzchnię, często przypominającą kalafior. Mogą być w kolorze skóry, białawe, różowe lub brązowe. Zazwyczaj są twarde i niebolesne, chyba że znajdują się w miejscach narażonych na ucisk, jak podeszwy stóp. Brodawki stóp, zwane kurzajkami podeszwowymi, mogą być szczególnie bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry. Często otoczone są przez zrogowaciały naskórek, co utrudnia ich identyfikację. Brodawki na dłoniach i palcach są zazwyczaj bardziej wypukłe i łatwiej je zauważyć. Mogą być pojedyncze lub występować w skupiskach. Ważne jest, aby w przypadku wątpliwości co do charakteru zmiany skórnej, skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednie leczenie.
Główne przyczyny powstawania kurzajek i rola wirusa HPV
Jak już wspomniano, głównym sprawcą powstawania kurzajek jest wirus brodawczaka ludzkiego (HPV). To właśnie ten wirus atakuje komórki naskórka, powodując ich nadmierne namnażanie się i tworzenie charakterystycznych, uwypuklonych zmian. Istnieje wiele typów wirusa HPV, a ich specyficzność dotyczy nie tylko rodzaju wywoływanej brodawki, ale także lokalizacji na ciele. Niektóre typy HPV są odpowiedzialne za powstawanie brodawek na dłoniach i stopach, inne mogą atakować skórę twarzy, a jeszcze inne okolice intymne. Zrozumienie tej różnorodności jest kluczowe, ponieważ różne typy wirusów mogą wymagać odmiennego podejścia terapeutycznego.
Wirus HPV jest niezwykle rozpowszechniony w populacji. Szacuje się, że większość ludzi w pewnym momencie swojego życia zostanie zakażona jednym z jego typów. Kluczem do rozwoju infekcji nie jest samo zetknięcie z wirusem, ale zdolność wirusa do wniknięcia w głąb skóry. Zdrowa, nieuszkodzona skóra stanowi skuteczną barierę ochronną. Jednak drobne skaleczenia, otarcia, pęknięcia naskórka, a nawet sucha skóra mogą ułatwić wirusowi dostęp do komórek. Dlatego osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, mogą być bardziej narażone na rozwój brodawek. Wirus może przetrwać na różnych powierzchniach przez długi czas, zwłaszcza w wilgotnym środowisku. Dlatego miejsca takie jak baseny, sauny, szatnie, wspólne prysznice czy siłownie są potencjalnymi ogniskami zakażenia.
Czynniki sprzyjające zakażeniu HPV i rozwojowi kurzajek obejmują:
- Osłabiony układ odpornościowy: Osoby z obniżoną odpornością, wynikającą z chorób (np. HIV/AIDS), przyjmowania leków immunosupresyjnych (po przeszczepach narządów), czy w podeszłym wieku, są bardziej podatne na infekcje wirusowe, w tym HPV.
- Częsty kontakt z wodą: Długotrwałe moczenie skóry, szczególnie w miejscach publicznych, może osłabić jej barierę ochronną i ułatwić wniknięcie wirusa.
- Uszkodzenia skóry: Drobne skaleczenia, zadrapania, otarcia, ukąszenia owadów, a nawet suchość skóry mogą stworzyć „wejście” dla wirusa.
- Używanie wspólnych przedmiotów: Dzielenie się ręcznikami, przyborami do paznokci czy obuwiem może prowadzić do przeniesienia wirusa.
- Częste przebywanie w miejscach publicznych o dużej wilgotności: Baseny, sauny, siłownie, szatnie.
Ważne jest, aby zrozumieć, że samo posiadanie wirusa HPV na skórze nie oznacza automatycznego rozwoju kurzajki. Układ odpornościowy większości osób jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Jednak w przypadku osłabienia odporności lub specyficznej podatności, wirus może się namnożyć, prowadząc do powstania brodawki.
Jak dochodzi do zarażenia kurzajkami i jakie są drogi transmisji wirusa

Bardzo częstym mechanizmem zarażenia jest kontakt pośredni, czyli poprzez przedmioty i powierzchnie zanieczyszczone wirusem. Miejsca takie jak baseny, sauny, ogólnodostępne prysznice, szatnie, siłownie, a nawet wspólne ręczniki czy dywaniki w hotelach, mogą być rezerwuarem wirusa HPV. Wirus jest w stanie przetrwać w wilgotnym środowisku przez pewien czas, czekając na dogodny moment do infekcji. Dlatego tak ważne jest zachowanie higieny w miejscach publicznych, noszenie obuwia ochronnego w basenach i pod prysznicami, a także unikanie dzielenia się osobistymi przedmiotami.
Specyficzne rodzaje brodawek mogą być przenoszone w odmienny sposób. Na przykład, kurzajki płaskie, które często pojawiają się na twarzy, mogą być przenoszone przez bezpośredni kontakt lub przez zanieczyszczone narzędzia kosmetyczne czy golarki. Brodawki narządów płciowych, nazywane kłykcinami kończystymi, są przenoszone głównie drogą płciową, choć mogą również wystąpić w wyniku kontaktu z zanieczyszczonymi przedmiotami, np. ręcznikami. W przypadku brodawek stóp, częstym sposobem zarażenia jest chodzenie boso po zakażonych powierzchniach w miejscach publicznych.
Kluczowe aspekty dotyczące dróg transmisji wirusa HPV i zarażenia kurzajkami:
- Bezpośredni kontakt skórny: Dotknięcie kurzajki na innej osobie, a następnie własnej skóry.
- Kontakt pośredni: Dotknięcie zakażonych powierzchni (np. podłogi w basenie, poręcze), a następnie własnej skóry.
- Auto-infekcja: Przeniesienie wirusa z jednej części ciała na inną, na przykład przez drapanie istniejącej kurzajki i dotknięcie innej części skóry.
- Wilgotne środowisko: Wirus HPV dobrze przetrwa w wilgotnych miejscach takich jak baseny, sauny, szatnie.
- Uszkodzenia naskórka: Nawet drobne skaleczenia, otarcia czy suchość skóry ułatwiają wirusowi wniknięcie.
Należy pamiętać, że obecność wirusa HPV na skórze nie zawsze prowadzi do rozwoju kurzajek. Wiele osób jest nosicielami wirusa, ale ich układ odpornościowy skutecznie go kontroluje, zapobiegając powstawaniu zmian. Jednak w sytuacji osłabienia organizmu, częstego kontaktu z wirusem lub specyficznej podatności, ryzyko rozwoju brodawek znacząco wzrasta.
Jakie czynniki zwiększają ryzyko rozwoju brodawek wirusowych
Choć wirus HPV jest wszechobecny, nie każdy, kto się z nim zetknie, rozwinie kurzajki. Istnieje szereg czynników, które mogą znacząco zwiększyć podatność organizmu na infekcję i tym samym sprzyjać powstawaniu brodawek. Jednym z najważniejszych czynników jest stan układu odpornościowego. Kiedy nasza odporność jest osłabiona, organizm ma trudności z efektywnym zwalczaniem wirusów, w tym HPV. Może to być wynikiem przewlekłego stresu, niedoboru snu, nieodpowiedniej diety, chorób przewlekłych, terapii lekami immunosupresyjnymi (np. po przeszczepach narządów), czy infekcji takich jak HIV. Osoby z obniżoną odpornością są bardziej narażone nie tylko na samo zakażenie, ale także na rozwój liczniejszych i trudniejszych do leczenia brodawek.
Stan skóry również odgrywa kluczową rolę. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed patogenami, w tym wirusami. Jednak suche, popękane, podrażnione lub uszkodzone naskórki stanowią łatwiejszą drogę dla wirusa HPV do wniknięcia do organizmu. Dlatego osoby cierpiące na choroby skóry, takie jak egzema, łuszczyca, czy mające tendencję do suchości skóry, są bardziej narażone na zakażenie. Drobne skaleczenia, zadrapania, ukłucia owadów czy nawet otarcia mogą stworzyć idealne warunki do infekcji wirusowej.
Środowisko, w którym przebywamy, ma również ogromne znaczenie. Miejsca charakteryzujące się dużą wilgotnością i ciepłem, takie jak baseny, sauny, wspólne prysznice i szatnie, są idealnym środowiskiem dla wirusa HPV. Wirus ten dobrze czuje się w wilgotnej skórze, a częste moczenie może osłabić barierę ochronną naskórka. Dlatego osoby regularnie korzystające z takich miejsc, zwłaszcza jeśli nie stosują odpowiednich środków ochrony (np. klapki basenowe), są bardziej narażone na zakażenie. Podobnie, miejsca takie jak siłownie, gdzie dochodzi do kontaktu z różnymi powierzchniami i przedmiotami, mogą stanowić źródło infekcji.
Dodatkowe czynniki ryzyka obejmują:
- Wiek: Dzieci i młodzież są często bardziej podatne na zakażenie HPV, co może wiązać się z ich większą aktywnością fizyczną i częstszym kontaktem z innymi dziećmi w miejscach publicznych.
- Genetyka: Choć nie jest to główny czynnik, pewne predyspozycje genetyczne mogą wpływać na sposób, w jaki organizm reaguje na wirusa HPV.
- Kontakt z zakażonymi powierzchniami: Używanie wspólnych ręczników, obuwia, czy przyborów do pielęgnacji ciała może ułatwić przeniesienie wirusa.
- Nawyk obgryzania paznokci lub skórek: Może to prowadzić do przenoszenia wirusa z innych części ciała lub od innych osób na okolice paznokci i dłoni.
Świadomość tych czynników ryzyka pozwala na podjęcie odpowiednich środków zapobiegawczych, takich jak dbanie o higienę, wzmacnianie odporności i unikanie miejsc, które sprzyjają rozwojowi infekcji. Choć nie da się całkowicie wyeliminować ryzyka zakażenia wirusem HPV, można je znacząco zminimalizować.
Różne typy kurzajek i ich charakterystyczne cechy na skórze
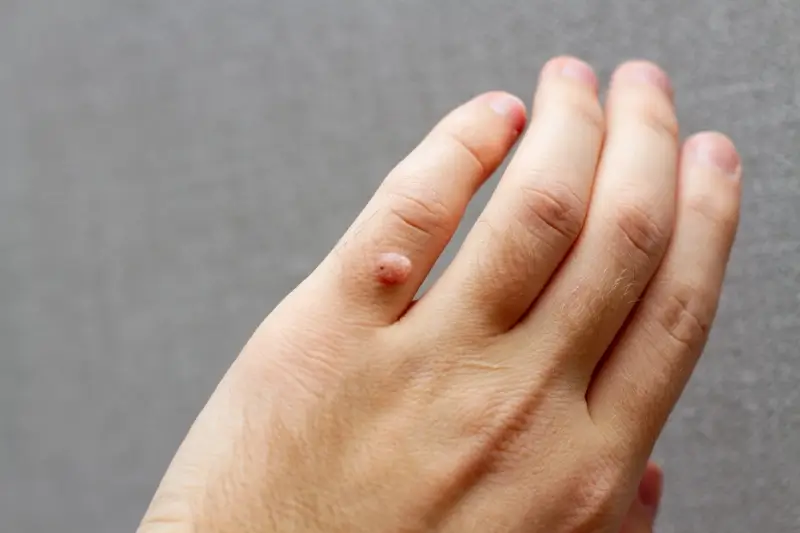
Kurzajki, choć wywoływane przez ten sam rodzaj wirusa (HPV), mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, co sprawia, że wyróżniamy ich kilka głównych typów. Poznanie tych różnic jest pomocne w identyfikacji i wyborze odpowiedniej metody leczenia. Najczęściej spotykane są kurzajki zwykłe, zwane potocznie brodawkami. Pojawiają się zazwyczaj na dłoniach, palcach, łokciach i kolanach. Mają szorstką, nierówną powierzchnię, często przypominającą kalafior. Mogą być w kolorze skóry, białawe, różowe lub brązowe. Czasami widoczne są na nich drobne czarne punkciki, które są zatkanymi naczyniami krwionośnymi.
Kolejnym typem są kurzajki stóp, znane jako brodawki podeszwowe. Jak sama nazwa wskazuje, występują na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są spłaszczone i wciśnięte w głąb skóry. Mogą być bardzo bolesne, zwłaszcza gdy ucisk jest silny. Ich powierzchnia jest zazwyczaj szorstka, a zrogowaciały naskórek może utrudniać ich rozpoznanie. Czasami brodawki podeszwowe występują w skupiskach, tworząc mozaikę, co dodatkowo potęguje ból.
Brodawki płaskie to kolejny rodzaj, który zazwyczaj występuje na twarzy, szyi, grzbietach dłoni i przedramionach. Są one mniejsze i bardziej płaskie niż kurzajki zwykłe, często mają gładką powierzchnię i lekko uniesione brzegi. Mogą mieć kolor skóry, różowy lub lekko brązowy. Ze względu na lokalizację na twarzy, mogą być szczególnie uciążliwe estetycznie. Niekiedy mogą występować w większej liczbie, tworząc linie lub skupiska, co może być związane z auto-infekcją (przenoszeniem wirusa przez drapanie).
Istnieją również bardziej specyficzne rodzaje brodawek, takie jak:
- Brodawki nitkowate: Długie, cienkie narośla, które najczęściej pojawiają się na szyi, powiekach lub w okolicach ust.
- Brodawki mozaikowe: Są to skupiska drobnych brodawek, które tworzą większą, płaską zmianę, często występującą na dłoniach lub stopach.
- Brodawki anogenitalne (kłykciny kończyste): Występują w okolicach narządów płciowych i odbytu, są przenoszone głównie drogą płciową i wymagają specjalistycznego leczenia.
Ważne jest, aby pamiętać, że samodzielne diagnozowanie i leczenie brodawek, zwłaszcza tych nietypowych lub zlokalizowanych w wrażliwych miejscach, może być ryzykowne. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze zaleca się konsultację z lekarzem dermatologiem. Lekarz będzie w stanie prawidłowo zidentyfikować typ kurzajki i dobrać najskuteczniejszą metodę terapii, uwzględniając lokalizację, wielkość i liczbę zmian, a także indywidualne potrzeby pacjenta.
Jak można zapobiegać pojawianiu się nowych kurzajek na skórze
Zapobieganie pojawianiu się nowych kurzajek koncentruje się głównie na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz na wzmacnianiu naturalnych mechanizmów obronnych organizmu. Jednym z najprostszych i najskuteczniejszych sposobów jest unikanie miejsc, które stanowią potencjalne źródło zakażenia. Miejsca takie jak baseny, sauny, ogólnodostępne prysznice i szatnie są wilgotne i ciepłe, co sprzyja przetrwaniu i namnażaniu się wirusa. W takich miejscach zawsze należy nosić klapki lub inne obuwie ochronne, aby uniknąć bezpośredniego kontaktu stóp z zakażoną powierzchnią. Ważne jest również, aby nie dzielić się ręcznikami, obuwiem ani innymi osobistymi przedmiotami w miejscach publicznych.
Dbanie o higienę osobistą jest kluczowe w profilaktyce. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej lub po kontakcie z osobami, które mogą być zakażone, pomaga usunąć potencjalne wirusy z powierzchni skóry. Ważne jest również, aby unikać drapania i dotykania istniejących kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne części ciała (auto-infekcja). W przypadku pojawienia się drobnych skaleczeń, otarć czy pęknięć na skórze, należy je odpowiednio oczyścić i zabezpieczyć plastrem, aby zapobiec wniknięciu wirusa.
Wzmacnianie układu odpornościowego jest kolejnym filarem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to czynniki, które wspierają prawidłowe funkcjonowanie systemu immunologicznego. Silna odporność jest w stanie skuteczniej zwalczać wirusy, w tym HPV, zanim zdążą one wywołać widoczne zmiany skórne. W niektórych przypadkach lekarz może zalecić suplementację witamin (np. witaminy C, D) lub preparatów wzmacniających odporność, szczególnie u osób z tendencją do nawracających infekcji.
Dodatkowe metody zapobiegania obejmują:
- Utrzymywanie skóry w dobrej kondycji: Regularne nawilżanie skóry, zwłaszcza jeśli jest sucha lub skłonna do pękania, pomaga wzmocnić jej barierę ochronną.
- Unikanie obgryzania paznokci i skórek: Działanie to może prowadzić do przenoszenia wirusa na okolice paznokci i dłoni.
- Szybkie reagowanie na pierwsze objawy: Jeśli zauważymy pierwsze, niepokojące zmiany skórne, warto skonsultować się z lekarzem, aby wcześnie rozpocząć leczenie i zapobiec rozprzestrzenianiu się infekcji.
- Rozważenie szczepień przeciwko HPV: Choć szczepienia te są głównie ukierunkowane na ochronę przed wirusami powodującymi raka szyjki macicy i inne nowotwory, mogą one również zmniejszyć ryzyko zakażenia niektórymi typami HPV odpowiedzialnymi za powstawanie brodawek.
Pamiętajmy, że całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne, ale poprzez świadome działania profilaktyczne możemy znacząco zminimalizować szansę na pojawienie się nowych kurzajek i cieszyć się zdrową skórą.
Jakie metody leczenia kurzajek są dostępne dla pacjentów
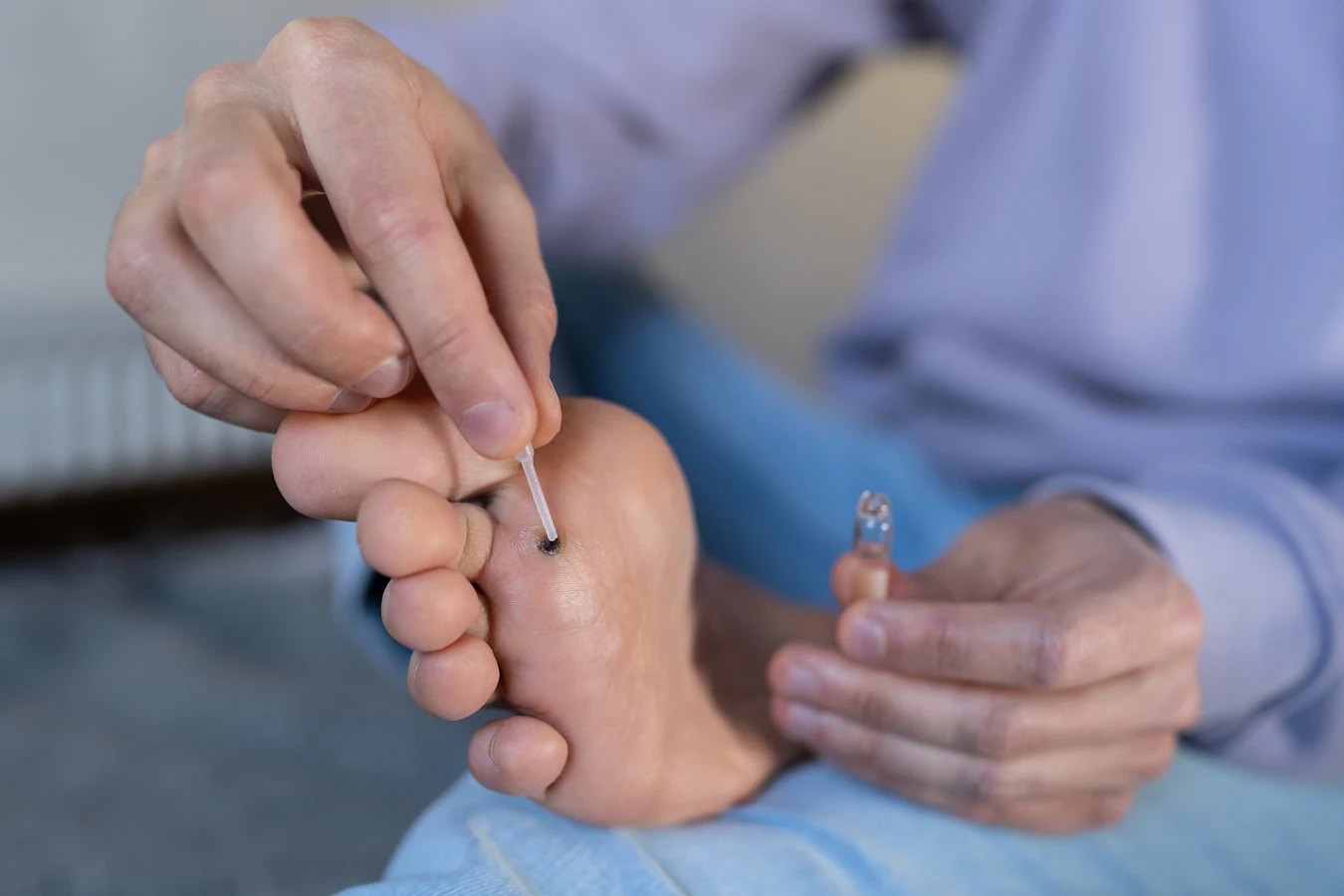
Gdy kurzajki już się pojawią, dostępnych jest wiele metod ich leczenia, zarówno tych dostępnych bez recepty, jak i tych wymagających interwencji lekarza. Wybór metody zależy od wielu czynników, takich jak rodzaj i wielkość brodawki, jej lokalizacja, liczba zmian, wiek pacjenta oraz jego ogólny stan zdrowia. Wiele osób decyduje się na rozpoczęcie leczenia od metod domowych lub preparatów dostępnych w aptece bez recepty. Należą do nich przede wszystkim preparaty zawierające substancje keratolityczne, takie jak kwas salicylowy czy kwas mlekowy. Działają one poprzez stopniowe usuwanie zrogowaciałego naskórka tworzącego kurzajkę.
Inną popularną metodą dostępną bez recepty jest krioterapia, czyli zamrażanie brodawek przy użyciu specjalnych preparatów. Działa ona na zasadzie wywołania kontrolowanego uszkodzenia tkanki brodawki przez niską temperaturę, co prowadzi do jej obumarcia i odpadnięcia. Metoda ta jest stosunkowo szybka i skuteczna, ale może powodować niewielki dyskomfort lub ból podczas aplikacji.
W przypadkach, gdy metody domowe nie przynoszą rezultatów lub gdy kurzajki są duże, liczne lub zlokalizowane w trudno dostępnych miejscach, konieczna może być wizyta u lekarza dermatologa. Lekarz dysponuje szerszym wachlarzem metod terapeutycznych. Jedną z nich jest profesjonalna krioterapia ciekłym azotem, która jest bardziej intensywna niż metody dostępne w domu i zazwyczaj bardziej skuteczna. Zabieg ten powinien być przeprowadzany przez wykwalifikowany personel medyczny.
Inne metody stosowane przez dermatologów obejmują:
- Kwas salicylowy w wyższym stężeniu: Lekarz może przepisać preparaty z kwasem salicylowym o wyższym stężeniu niż te dostępne w aptekach, często w połączeniu z innymi substancjami leczniczymi.
- Krioterapia laserowa: Wykorzystuje laser do usunięcia tkanki brodawki. Metoda ta jest precyzyjna i często stosowana w przypadku trudnych do leczenia zmian.
- Elektrokoagulacja: Zabieg polegający na wypalaniu brodawki za pomocą prądu elektrycznego.
- Chirurgiczne wycięcie: W niektórych przypadkach, zwłaszcza gdy inne metody zawiodły, lekarz może zdecydować się na chirurgiczne usunięcie brodawki.
- Leczenie farmakologiczne ogólne lub miejscowe: W szczególnych przypadkach, zwłaszcza przy rozległych infekcjach, lekarz może zastosować leki doustne (np. interferony) lub silne preparaty miejscowe, takie jak podofilina czy imikwimod.
Ważne jest, aby pamiętać, że leczenie kurzajek może być długotrwałe i wymagać cierpliwości. Nawet po skutecznym usunięciu brodawki, istnieje ryzyko nawrotu infekcji, ponieważ wirus HPV może pozostać w organizmie w stanie uśpienia. Dlatego kluczowe jest przestrzeganie zaleceń lekarza, dbanie o higienę i profilaktykę, aby zminimalizować ryzyko pojawienia się nowych zmian.