Z czego robią się kurzajki?
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Choć często są niegroźne, mogą stanowić problem estetyczny i powodować dyskomfort. Zrozumienie, z czego robią się kurzajki, jest kluczowe do ich zapobiegania i skutecznego leczenia. Głównym winowajcą w procesie powstawania kurzajek jest wirus brodawczaka ludzkiego, potocznie nazywany HPV (Human Papillomavirus).
Wirus HPV to niezwykle zróżnicowana grupa patogenów, obejmująca ponad sto jego typów. Różne typy wirusa HPV mają tendencję do infekowania różnych obszarów skóry i błon śluzowych, co przekłada się na specyficzne lokalizacje i formy powstających brodawek. Niektóre typy wirusa HPV preferują skórę dłoni i stóp, prowadząc do powstania kurzajek zwykłych. Inne mogą lokalizować się na twarzy, powodując brodawki płaskie, a jeszcze inne atakują okolice narządów płciowych, wywołując tzw. kłykciny kończyste. Należy pamiętać, że większość typów wirusa HPV odpowiedzialnych za kurzajki skórne jest łagodna i nie prowadzi do poważnych schorzeń.
Infekcja wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z przedmiotami, na których wirus przetrwał. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, takie jak zadrapania, skaleczenia czy otarcia. Nawet niewielkie naruszenie ciągłości skóry może być wystarczającym punktem wejścia dla wirusa. Warto podkreślić, że wirus HPV jest wysoce zaraźliwy, a jego rozprzestrzenianie się ułatwiają wilgotne i ciepłe środowiska, takie jak baseny, sauny czy szatnie sportowe. Dlatego też osoby często korzystające z takich miejsc są bardziej narażone na zakażenie.
Wirus brodawczaka ludzkiego podstawą powstawania kurzajek
Jak już wspomniano, główną przyczyną powstawania kurzajek jest zakażenie wirusem brodawczaka ludzkiego (HPV). Jest to szeroko rozpowszechniony patogen, który infekuje komórki naskórka, prowadząc do ich nieprawidłowego wzrostu i namnażania. Wirus HPV ma zdolność do przejmowania kontroli nad cyklem komórkowym zainfekowanych komórek, co skutkuje powstawaniem charakterystycznych zmian skórnych, czyli właśnie kurzajek. Okres inkubacji wirusa, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów w postaci kurzajki, może być różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus aktywnie replikuje się w komórkach skóry, przygotowując grunt pod widoczne zmiany.
Różnorodność typów wirusa HPV jest imponująca, a każdy z nich ma swoje preferencje co do lokalizacji infekcji. Na przykład, typy HPV 1 i 2 są najczęściej odpowiedzialne za powstawanie kurzajek zwykłych, czyli tych typowych, szorstkich narośli na dłoniach i stopach. Brodawki stóp, zwane również kurzajkami podeszwowymi, często są bolesne przy chodzeniu ze względu na nacisk wywierany przez ciężar ciała. Typy HPV 3 i 10 zazwyczaj powodują brodawki płaskie, które są mniejsze, gładsze i często pojawiają się na twarzy, rękach i nogach. Brodawki płaskie mają tendencję do występowania w skupiskach.
Należy podkreślić, że obecność wirusa HPV w organizmie nie zawsze musi oznaczać natychmiastowe pojawienie się kurzajek. Układ odpornościowy zdrowej osoby często jest w stanie skutecznie zwalczyć infekcję wirusową, zanim ta zdąży się rozwinąć. Jednak u osób z osłabioną odpornością, na przykład po przebytych chorobach, w trakcie terapii immunosupresyjnej lub zmagających się z chorobami przewlekłymi, ryzyko rozwoju kurzajek jest znacznie wyższe. W takich przypadkach wirus może pozostawać w organizmie przez dłuższy czas, aktywując się przy sprzyjających okolicznościach.
Jak dochodzi do zarażenia kurzajkami czyli drogi transmisji

Poza bezpośrednim kontaktem, wirus HPV może być przenoszony również poprzez pośrednie kontakty, czyli przez przedmioty zanieczyszczone wirusem. Miejsca takie jak wspólne łazienki, prysznice, baseny, siłownie, a nawet ręczniki czy obuwie, mogą stanowić potencjalne źródło zakażenia. Wirus jest w stanie przetrwać na powierzchniach przez pewien czas, szczególnie w wilgotnym i ciepłym środowisku. Dlatego też tak ważne jest, aby w miejscach publicznych dbać o higienę, na przykład nosić klapki pod prysznicem czy unikać dzielenia się osobistymi przedmiotami.
Dodatkowym czynnikiem sprzyjającym zarażeniu jest wilgotna skóra. Kiedy skóra jest wilgotna, na przykład po długim pobycie w wodzie, jej bariera ochronna jest osłabiona, co ułatwia wirusowi wniknięcie. Dlatego też pobyty na basenach, w saunach czy długie kąpiele mogą zwiększać ryzyko zakażenia, jeśli w tych miejscach obecny jest wirus HPV. Warto również pamiętać, że kurzajki mogą się rozprzestrzeniać na inne części własnego ciała. Jeśli osoba ma kurzajkę na dłoni, może przypadkowo przenieść wirusa na inne miejsca, na przykład na twarz, podczas dotykania jej. Jest to tak zwana auto-inoculacja.
Kluczowe czynniki sprzyjające zakażeniu to:
- Bezpośredni kontakt skóra do skóry z osobą zainfekowaną.
- Kontakt z przedmiotami lub powierzchniami zanieczyszczonymi wirusem.
- Uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry.
- Wilgotne i ciepłe środowisko, sprzyjające przetrwaniu wirusa.
- Osłabiony układ odpornościowy, który ma trudności ze zwalczeniem infekcji.
- Ugryzienia owadów, które mogą stanowić wejście dla wirusa.
Czynniki ryzyka zwiększające prawdopodobieństwo zarażenia kurzajkami
Istnieje szereg czynników, które mogą znacząco zwiększyć prawdopodobieństwo zarażenia się wirusem HPV i w konsekwencji rozwoju kurzajek. Jednym z najważniejszych jest stan układu odpornościowego. Osoby z obniżoną odpornością, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne po przeszczepach narządów, czy zakażone wirusem HIV, są znacznie bardziej podatne na infekcje wirusowe, w tym na wirusa HPV. Ich organizm ma mniejszą zdolność do zwalczania patogenów, co ułatwia wirusowi namnażanie się i powodowanie zmian skórnych.
Kolejnym istotnym czynnikiem ryzyka jest wiek. Dzieci i młodzież są grupą szczególnie narażoną na kurzajki. Wynika to z kilku powodów. Po pierwsze, ich układ odpornościowy jest wciąż rozwijający się i nie zawsze w pełni efektywny w walce z nowymi infekcjami. Po drugie, dzieci często mają częstszy kontakt z innymi dziećmi, na przykład w przedszkolach czy szkołach, co zwiększa ryzyko przenoszenia wirusa. Ponadto, skóra dzieci jest często bardziej delikatna i podatna na drobne uszkodzenia, które stanowią bramę dla wirusa.
Praca lub aktywność fizyczna w miejscach o podwyższonym ryzyku również odgrywa dużą rolę. Osoby pracujące w branży opieki zdrowotnej, fryzjerzy, kosmetyczki czy fizjoterapeuci mają częstszy kontakt z potencjalnie zainfekowanymi klientami. Podobnie, sportowcy, którzy często korzystają z publicznych szatni i pryszniców na obiektach sportowych, są bardziej narażeni na zakażenie. Wilgotne i ciepłe środowiska, takie jak baseny, sauny czy jacuzzi, sprzyjają przetrwaniu i rozprzestrzenianiu się wirusa HPV, dlatego też osoby regularnie z nich korzystające powinny zachować szczególną ostrożność.
Inne czynniki ryzyka obejmują:
- Częste drobne urazy skóry, zwłaszcza na dłoniach i stopach.
- Noszenie obcisłego obuwia, które może powodować otarcia i mikrourazy na stopach.
- Zaburzenia krążenia, które mogą wpływać na kondycję skóry.
- Używanie wspólnych narzędzi do pielęgnacji paznokci lub przyrządów do usuwania skórek.
- Niski poziom higieny osobistej.
- Nadmierne pocenie się, które tworzy wilgotne środowisko sprzyjające wirusom.
Różne rodzaje kurzajek wynikające z przyczyn ich powstawania
Choć wszystkie kurzajki są wywoływane przez wirusa brodawczaka ludzkiego (HPV), ich wygląd, lokalizacja i objawy mogą się znacznie różnić w zależności od typu wirusa, który je spowodował, oraz od miejsca na ciele, w którym się pojawiły. Ta różnorodność jest fascynującym przykładem tego, jak jeden wirus może manifestować się na tak wiele sposobów. Każdy typ kurzajki ma swoje charakterystyczne cechy, które pomagają w ich identyfikacji i wyborze odpowiedniej metody leczenia.
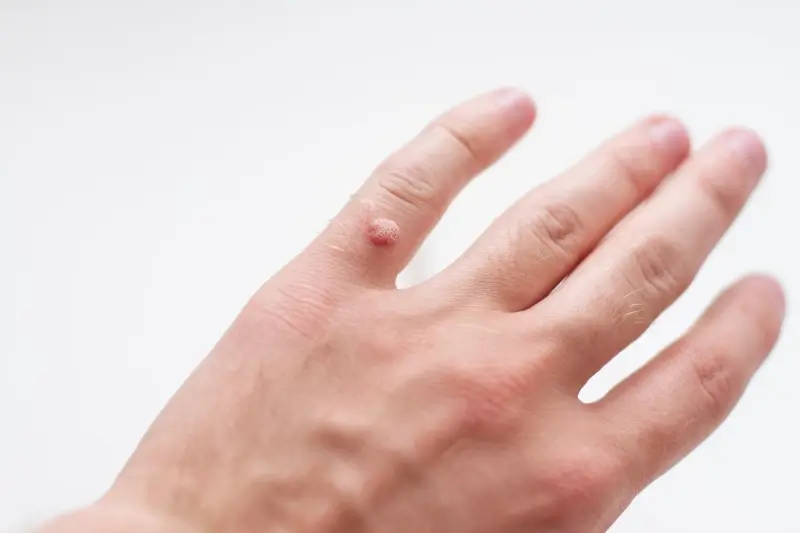
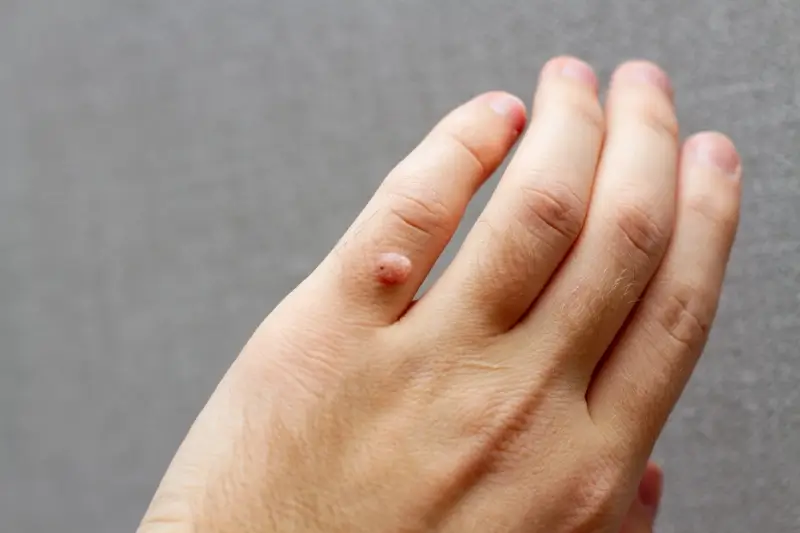
Najbardziej rozpoznawalne są kurzajki zwykłe, znane również jako brodawki pospolite. Zwykle pojawiają się na dłoniach, palcach, łokciach i kolanach. Charakteryzują się szorstką, chropowatą powierzchnią, często przypominającą kalafior. Mogą być pojedyncze lub występować w skupiskach. Czasami w środku kurzajki zwykłej można dostrzec małe, czarne punkciki, które są w rzeczywistości zatrzymanymi naczyniami krwionośnymi. Są one zazwyczaj bezbolesne, chyba że znajdą się w miejscu narażonym na ucisk.
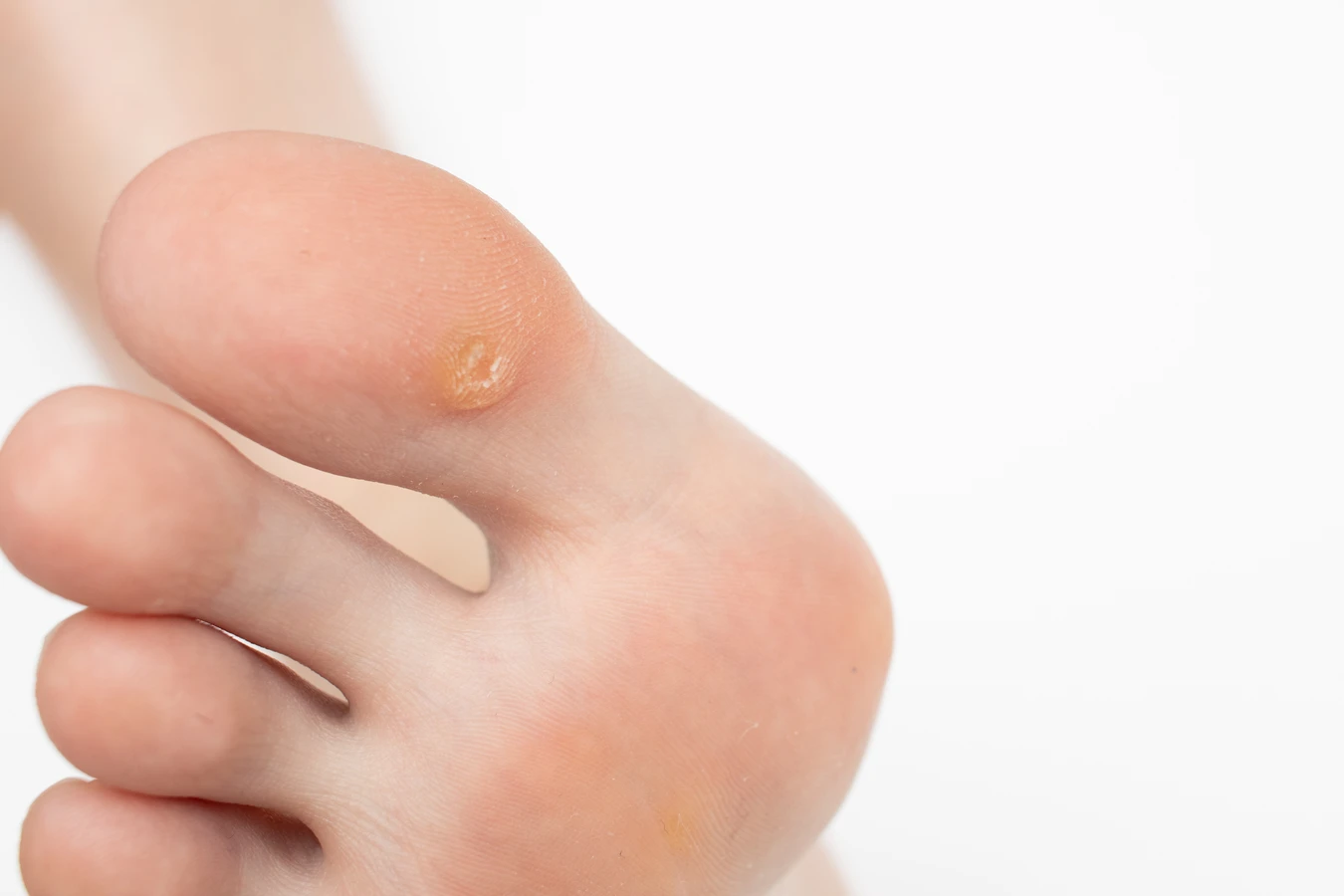
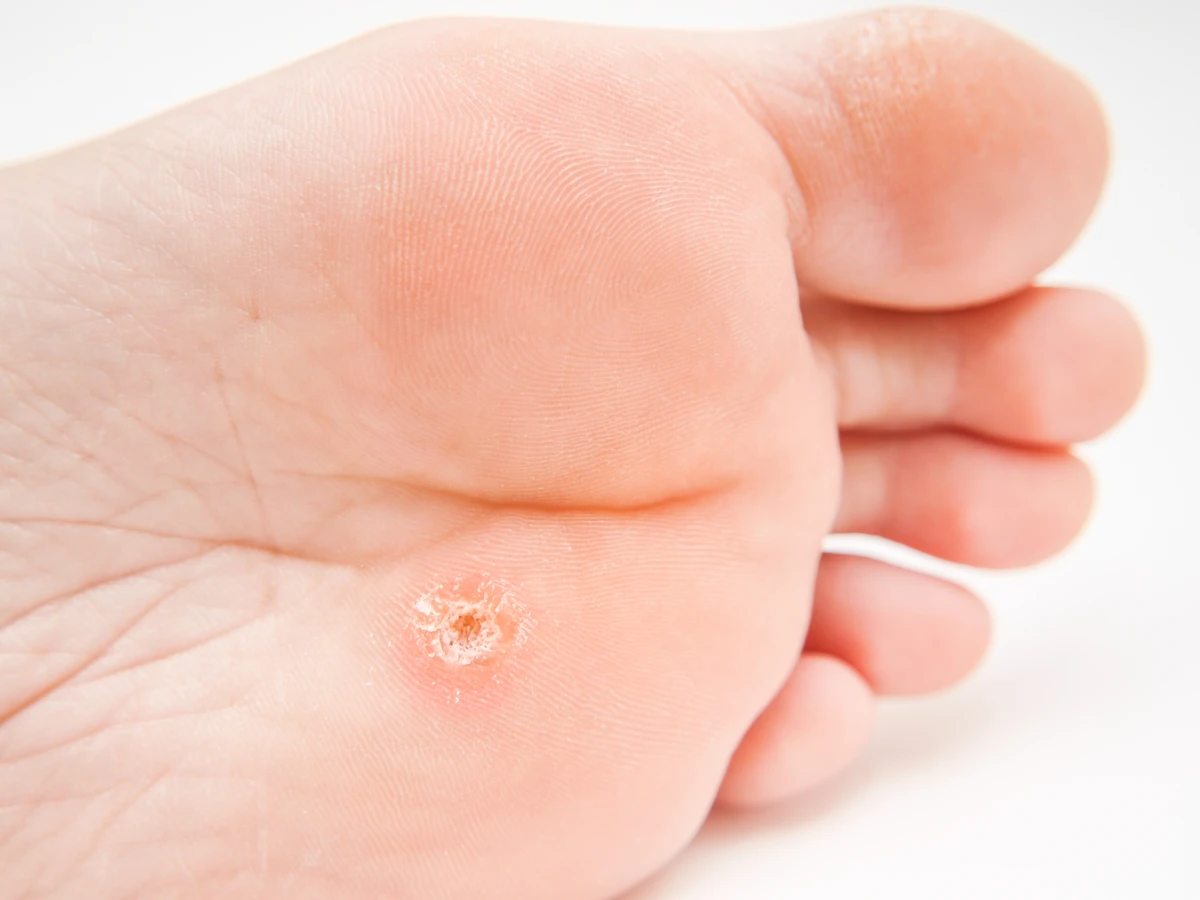
Brodawki stóp, czyli kurzajki podeszwowe, to specyficzny rodzaj kurzajek, które lokalizują się na podeszwach stóp. Ze względu na nacisk wywierany podczas chodzenia, często wrastają do wnętrza skóry, stając się bolesne i utrudniając chodzenie. Mogą mieć twardą, zrogowaciałą powierzchnię i często występują w skupiskach, tworząc tak zwane brodawki mozaikowe. W odróżnieniu od kurzajek zwykłych, na brodawkach podeszwowych wzory linii papilarnych są zachowane, co pozwala odróżnić je od odcisków.
Kolejnym typem są brodawki płaskie, które zwykle występują na twarzy, szyi, rękach i nogach. Mają one gładką, płaską powierzchnię i często są mniejsze od kurzajek zwykłych. Mogą pojawiać się w dużych ilościach, tworząc linie lub skupiska, co jest wynikiem drapania i rozprzestrzeniania wirusa. Ich wygląd może być mylący, ponieważ przypominają drobne, cieliste lub lekko zaróżowione grudki. Brodawki płaskie są zazwyczaj mniej bolesne niż kurzajki podeszwowe.
Inne rodzaje kurzajek obejmują:
- Brodawki nitkowate – cienkie, wydłużone narośla, które najczęściej pojawiają się na twarzy, wokół ust i nosa.
- Brodawki okołopaznokciowe – występujące wokół paznokci u rąk i stóp, mogą być bolesne i powodować stan zapalny wału paznokciowego.
- Kłykciny kończyste – przenoszone drogą płciową, pojawiają się w okolicach narządów płciowych i odbytu.
Kiedy kurzajki stanowią zagrożenie i wymagają konsultacji lekarskiej
Chociaż większość kurzajek jest łagodna i można je leczyć domowymi sposobami lub przy pomocy preparatów dostępnych bez recepty, istnieją pewne sytuacje, w których należy skonsultować się z lekarzem. Zignorowanie tych sygnałów może prowadzić do powikłań lub opóźnić właściwe leczenie. Lekarz, często dermatolog, będzie w stanie postawić trafną diagnozę i zalecić najskuteczniejszą terapię, biorąc pod uwagę indywidualny przypadek pacjenta.
Jednym z głównych powodów do niepokoju jest szybkie rozprzestrzenianie się kurzajek. Jeśli brodawki pojawiają się w dużej liczbie, szybko rosną lub zajmują nowe obszary ciała, może to świadczyć o osłabionym układzie odpornościowym lub o specyficznym typie wirusa, który wymaga profesjonalnej interwencji. Szybkie tempo rozwoju zmian skórnych jest sygnałem, że układ immunologiczny nie radzi sobie z infekcją tak, jak powinien.
Kolejnym ważnym wskaźnikiem jest ból. Jeśli kurzajka jest bolesna, szczególnie podczas chodzenia (w przypadku brodawek podeszwowych) lub dotykania, może to oznaczać, że doszło do jej podrażnienia, stanu zapalnego lub że znajduje się ona w miejscu narażonym na ucisk. Ból może również sugerować, że kurzajka zaczęła wrastać w głębsze warstwy skóry, co wymaga bardziej zaawansowanego leczenia niż standardowe preparaty.
Należy również zgłosić się do lekarza, gdy kurzajki pojawiają się w nietypowych miejscach lub mają niepokojący wygląd. Brodawki w okolicy narządów płciowych, na twarzy, w jamie ustnej czy w okolicach oczu wymagają szczególnej uwagi ze względu na wrażliwość tych obszarów i potencjalne ryzyko powikłań. Zmiany, które krwawią, sączą się, zmieniają kolor, kształt lub wielkość, lub wydają się nietypowe w porównaniu do innych kurzajek, powinny być natychmiast zbadane przez specjalistę.
Wskazania do wizyty u lekarza obejmują:
- Szybkie pojawianie się nowych kurzajek lub ich szybki wzrost.
- Ból, pieczenie lub swędzenie związane z kurzajką.
- Krwawienie, sączenie się lub zmiany w wyglądzie kurzajki.
- Kurzajki w okolicach intymnych, na twarzy lub w jamie ustnej.
- Wątpliwości co do diagnozy – niepewność, czy zmiana skórna jest faktycznie kurzajką.
- Brak poprawy po zastosowaniu domowych metod leczenia.
- Osłabiony układ odpornościowy lub choroby przewlekłe.